帟廃昦偵偮偄偰
帟廃昦帯椕
捠忢偺帟愇傪彍嫀偟偨傝丄帟偺偍憒彍傪偡傞帯椕偱偼巆擮側偑傜
帯偭偰偼偄偒傑偣傫丅
姶愼偵懳偡傞帯椕傪峴傢側偔偰偼帯傜側偄昦婥偱偡丅
帟傪幐偄偨偔側偄曽丄帟廃昦偵偮偄偰惓偟偄抦幆傪偛棟夝壓偝偄丅
捠忢偺帟廃昦帯椕丄乽帟偺偍憒彍乿乽僽儔僢僔儞僌乿偩偗偱偼偳傫側偵婃挘偭偰帟壢堛堾偵捠偭偰傕椙偔側偭偰偄偔偙偲偼偁傝傑偣傫丅
姶愼徢偱偡偺偱偳傫偳傫恑峴偼恑傓堦曽偱偡丅
偄傑偺傑傑偱偼傑傕側偔帟傪幐偭偰偟傑偄傑偡丅
擔杮偱偼50戙偵側傞偲帟偺側偔側傞恖偑媫寖偵憹偊偰偄傑偡丅
俉侽戙偵傕側傞偲俇侽僷乕僙儞僩偺恖偑偡傋偰偺帟傪側偔偟偰偄傑偡丅
偦偺尨場偼拵帟偵側偭偨傜"嶍偭偰偼媗傔傞"偲偄偆偙傟傑偱偺帯椕朄偵偁傝傑偡丅
帟偑捝偔側偭偰偐傜帟堛幰偵峴偔丒丒丒偙傟偱偼慡偔偺庤抶傟側偺偱偡丅
乽傕偆彮偟憗偔棃偰偔傟偨傜丒丒丒乿偦傫側姵幰偝傑傪枅擔栚偺慜偵偡傞偨傃偵偦偆嫨偽偞傞傪摼傑偣傫丅
帟偼庤擖傟傪偟側偗傟偽妋幚偵側偔側偭偰偟傑偄傑偡丅
拵帟偺尨場偼帟岰乮偟偙偆乯丅
岥偺拞偵偼攔悈峚偲摨偠墭傟偑峀偑偭偰偄傞丄偲偍峫偊壓偝偄丅
帟偼擭傪廳偹傞偲偲傕偵敳偗偰偄偔偺偑帺慠偲巚傢傟偰偄傑偟偨丅
偟偐偟丄岥偺拞傪惔寜偵曐偭偰偄傟偽丄100嵨偔傜偄傑偱尦婥側帟傪帩偪懕偗傞偙偲偑偱偒傞偲尵傢傟偰偄傑偡丅
偟偐偟丄忢偵堸傫偩傝怘傋偨傝偟偰偄傞巹偨偪偵偼側偐側偐偦偆偼偄偐側偄偺偑尰忬偱偡丅
偱偼偳偆偡傟偽巹偨偪偼帺暘偺帟傪堦惗寬峃偵曐偮偙偲偑偱偒傞偺偱偟傚偆丅
傑偢戞堦偵偍岥偺側偐偺偙偲傪傛偔抦傞丄偦傟偑戞堦曕偱偡丅
帟廃昦偱偍擸傒偺曽偵

偳偆偵偐偟偰偁側偨偺偦偺偍岥偺嬯楯傪庢傝彍偄偰偝偟偁偘偨偄丅
帟傪敳偔偟偐側偄偲尵傢傟偨曽丄帟廃昦偱偡偲愰尵偝傟偨曽丄
擖傟帟偱偐傔側偄丄偟傖傋傞偙偲偑崲擄丄偄偮傕晄夣姶丒丒丒
偦傫側弌岥偺側偄柪楬偵擖傝崬傫偱偟傑偭偨曽偺偨傔偵偙偺僒僀僩偼抋惗偟傑偟偨丅
偳偆偧偍撉傒壓偝偄丅
帟廃昦偼丄惓偟偄擣幆偱梊杊偱偒傑偡
乽偳偆偟偰丄偙偙傑偱埆偔側傞慜偵帯椕偵棃傜傟側偐偭偨偺偱偡偐丠乿
帟壢堛堾偵峴偭偰丄偙偺傛偆偵尵傢傟偨偙偲偼偁傝傑偣傫偐丅
懡偔偺姵幰偝傑偑帟壢堛堾偵棃傜傟傞棟桼偼丄帟偑捝偔側偭偰偨傑傜側偐偭偨偐傜丄傑偨偼丄帟廃昦偱帟偑僌儔僌儔偵側偭偰偪傚偭偲偝傢偭偨偩偗偱傕捝偔側偭偨偐傜丄偑傎偲傫偳偱偡丅
傕偭偲憗偔帯椕偡傟偽丄帯椕曽朄偵傕慖戰巿偑偁偭偨偐傕偟傟傑偣傫丅
偟偐偟丄堦搙幐偭偨帟偼傕偆擇搙偲惗偊偰偔傞偙偲偼偁傝傑偣傫丅
偦偺偙偲傪姵幰偝傑偼抦傜側偐偭偨丄傑偨偼偐偐傝偮偗偺帟壢堛巘偑偦偺廳梫偝傪嫵偊偰偔傟側偐偭偨丄偲偄偆偙偲偑傎偲傫偳側偺偱偡丅
傑偨偼抦偭偰偼偄偨偑丄偡偖偵偼帯椕偵峴偐側偐偭偨丄偙傟偑幚忣側偺偱偡丅
乽偙偺帟偼丄傕偆敳偔偟偐庤偼偁傝傑偣傫乿
帟壢堛巘偵偙偆愰尵偝傟偨偙偲偼偁傝傑偣傫偐丅
偝偁丄偼偭偒傝偝偣傑偟傚偆丅
偍岥偺拞偑偳偆側偭偰偄偰丄偳偺傛偆偵偡傟偽僉僠儞偲側傞偺偐丅
杮摉偺帠傪乽抦傞乿丅
偦傟偩偗偱丄擸傒偺傎偲傫偳偑徚偊嫀傝丄僌僢偲夣揔偱朙偐側恖惗偑嬤偯偄偰偔傞偺偱偡偐傜丅
帟堛幰偵捠偊偽捠偆傎偳帟偼埆偔側傞
傕偟偁側偨偑帟傪幐偭偰偟傑偄丄帟壢堛巘偵乽傕偆敳偔偟偐側偄乿偲愰尵偝傟偨曽偩偲偄偨偟傑偟傚偆丅偁側偨偼丄偄傑傑偱丄悢審偺帟壢堛堾偵偐偐傝丄偦偟偰墑傋壗昐夞傕捠堾偟偰丄偦偟偰巆擮側偑傜崱偺偍岥偺忬懺偵側偭偰偟傑偭偨丄偲偄偆偺偑杮摉偺偲偙傠偱偼側偄偱偟傚偆偐丅
傑偨丄恖偵傛偭偰偼丄乽帺暘偑帟偺庤擖傟傪懹偭偨偐傜偩乿偲偍偭偟傖傞曽傕偄傜偭偟傖偄傑偡丅
偟偐偟丄巹偼巚偆偺偱偡偑丄乽杮摉偵偒偪傫偲偟偨帟壢帯椕傪丄偟偐傞傋偒帟壢堛堾偱偍庴偗偵側偭偰偄傟偽丄偙傫側偵懡偔偺帟傪幐偆帠偼側偐偭偨丅乿
偲偼偄偊丄偙偺乽偟偐傞傋偒帟壢堛堾偼丄傎偲傫偳彮側偄乿丄偲偄偆偙偲傕帠幚側偺偱偡偑丅
偁側偨偼偍岥偺拞偑堦懱偳偆側偭偰偄偰丄偳偆偡傟偽杮摉偵傛偔側傞偺偐乽抦傜側偐偭偨乿偐傜丄乽帟壢堛巘偺尵偄側傝偵側傞乿偟偐側偐偭偨丅
偦偟偰偦偺愭惗傪怣梡偟偰丄帯椕傪壗廫擭傕懕偗偰傕傜偭偨寢壥丄偁側偨偝傑偺戝愗側帟偑側偔側偭偨丒丒丒丅
乽抦傞乿偙偲偑丄嵟傕戝愗偱偡丅
偦偟偰傕偆堦偮尵偆側傟偽丄崱傕戝偒偔擸傫偱偍傜傟傞偲偡傞側傜偽丄偍岥傗擖傟帟偺栤戣偱乽壗偑偳偆側偭偰丄偦偟偰偳偙偱偳偆偡傟偽偄偄偺偐暘偐傜側偄乿偲偄偆偙偲偱丄栥乆偲擸傒偺拞偵偁傞偺偱偼側偄偱偟傚偆偐丅
偙傫側偙偲偱偼丄乽柧傞偄枹棃乿傗乽傛傝傛偄恖惗乿側偳傪婓朷偟偰傕丄偳傫偳傫柍堄枴側帪娫偑棳傟偰偄偔偩偗偱偡丅
傑偢帟傪幐偆堦斣偺尨場傪抦偭偰壓偝偄丅
- 乽捝傒偼側偄偺偵嵟嬤帟偑僌儔僌儔偟偰偒偨乿
- 乽慜帟偵偡偒娫偑偱偒偰偟傒偰偒偨乿
- 乽偄偒側傝帟偑敳偗偰偟傑偭偨両乿
偙偺傛偆側徢忬偱帟壢堛堾偵嬱偗崬傫偩丒丒丒丅
偙傫側徢忬偱偼偁傝傑偣傫偱偟偨偐丠
帟傪幐偆戝偒側尨場偺堦偮偼乽帟廃昦乿偱偡丅
懡偔偺姵幰偝傑偼丄偙傫側忬懺偵側偭偰偼偠傔偰乽偙傫側偙偲偵側傞側傜傕偭偲憗偔嫵偊偰梸偟偐偭偨乿偲丄彆偗傪媮傔偰偍墇偟偵側傝傑偡丅
傑偨丄拵帟偩偲巚偭偰棃堾偝傟偨曽偺俉侽僷乕僙儞僩埲忋偺姵幰偝傑偑帟廃昦偑恑峴偟偰偄傞働乕僗偑旕忢偵懡偄偺偱偡丅
拵帟偲堘偭偰帟廃昦偵偼捝傒偑偁傝傑偣傫丅
捝偔側偄偺偱婥偑晅偒傑偣傫丅
偱偡偐傜挿偄擭寧傪偐偗偰偦偺嫲傠偟偄昦婥偼偳傫偳傫恑峴偟懕偗傑偡丅
帟傪幐偆尨場偺堦斣偼偙偺帟廃昦偲偄偆昦婥偱偡丅
偙偺杺偺昦婥偼丄偠偭偔傝偠傢偠傢偲捝傒側偔恑傫偱偄偒傑偡丅
杮摉偵嫲傠偟偄昦婥偱偡偑丄傎偲傫偳偺曽偵偦偺堄幆偼偁傝傑偣傫丅
撍慠偱偡偑丄偁側偨偝傑偵幙栤偱偡丅
偁側偨偝傑偺帟傪巟偊偰偄傞偺偼偄偭偨偄壗偩偲巚傢傟傑偡偐丠
巹偑恌椕偺嵺偵姵幰偝傑偵偍暦偒偡傞幙栤偱偡丅
懡偔偺曽偼巚傢偢僉儑僩儞偲偝傟丄乽偊乣偲丄帟偖偒偱偡偐偹偊丠乿偲偍摎偊偵側傜傟傑偡丅
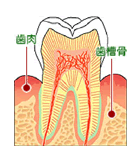
偟偐偟丄摎偊偼側傫偲乽崪乮傎偹乯乿側傫偱偡丅
徻偟偔偼乽帟憛崪乮偟偦偆偙偮乯乿偲偄偄傑偡偑丄帟傪偟偭偐傝巟偊偰偄傞偺偑偙偺崪側偺偱偡丅
偮傑傝婎慴偱偡丅
壠偱傕壗偱傕婎慴偑偒偭偪傝偟偰偄側偗傟偽丄彮偟偺抧恔傗戜晽偱偡偖夡傟偰偟傑偄傑偡傛偹丠
帟廃昦偲偄偆偺偼偙偺婎慴偲側傞崪偑丄偽偄嬠偵傛偭偰梟偗偰側偔側偭偰偟傑偆嫲傠偟偄昦婥偺偙偲側傫偱偡丅
崪偑梟偗偰丄帟偑敳偗偰偟傑偭偨傜丒丒丒丒丒丒
巆擮側偑傜堦搙梟偗偰側偔側偭偰偟傑偭偨崪偼傕偆擇搙偲傕偲偵栠傞偙偲偼偁傝傑偣傫丅
偁傞擔撍慠壗杮傕帟偑僌儔僌儔偟偰敳偗偦偆偵側偭偰偁傢偰偰帟堛幰偵旘傃崬傫偩丄偲偄偆曽傕偨偔偝傫偄傜偭偟傖偄傑偡丅
巹偺堛堾偵乽側傫偲偐彆偗偰梸偟偄乿偲嬱偗崬傫偱偙傜傟偨姵幰偝傑偵偍暦偒偡傞偲丄崱傑偱偳偙偺帟堛幰偝傫偵峴偭偰傕乽帟廃昦偱偡偹丄偲尵傢傟偨偙偲側傫偰堦搙傕側偐偭偨両乿偲偍偭偟傖傜傟傞姵幰偝傑偼偨偔偝傫偍傜傟傑偡丅
側偤丄帟廃昦偱偁傞丄偲偄偆偙偲偵婥偑偮偐側偐偭偨偺偱偟傚偆偐丠
側偤丄偙傫側偙偲偵側偭偰偟傑偭偨偺偱偟傚偆偐丠
側偤丄偙傫側偵側傞傑偱姵幰偝傑偼偛帺暘偑帟廃昦偱偁傞丄偲偄偆偙偲偵婥偑偮偐側偐偭偨偺偱偟傚偆偐?
偦傟偼幚偼姵幰偝傑偩偗偵栤戣偑偁傞傢偗偱偼側偄偺偱偡丅
巆擮側偑傜擔杮偺曐尟惂搙偵栤戣偑偁傞丄偲巹偼峫偊偰偄傑偡丅
擔杮偺曐尟惂搙偱偼丄帟壢堛巘偼乽埆偄偲偙傠傪嶍偭偰媗傔傞乿乽帟傪敳偄偰擖傟帟偵偡傞乿偙偲偟偐丄曐尟偲偟偰擣傔傜傟偰偄側偐偭偨丄偺偱偡丅
帟廃昦偺帯椕偲偼丄偮傑傝帟廃昦偺尨場偲側傞帟岰乮僾儔乕僋乯傪僾儘偺庤偵傛偭偰妋幚偵彍嫀偟偰偄偔偙偲偑堦斣戝愗側偺偱偡丅
偟偐偟丄巆擮側偑傜乽帟岰傪彍嫀偡傞乿偲偄偆峴堊偼擔杮偺曐尟惂搙偱偼廫暘擣傔傜傟偰偄傑偣傫丅
偮傑傝乽梊杊偑昁梫乿偲偆偨偭偰偄側偑傜傕丄偦偺峴堊偵懳偟偰曐尟惂搙偼丄寉偄宍偩偗偱偺埖偄偱偟偐揔墳偝傟側偄偺偱偡丅 偁側偨偝傑傕宱尡偑偍偁傝偵側傞偐偲巚偄傑偡丅 拵帟偑偱偒偨偺偱偁傢偰偰帟堛幰偵峴偭偨丅 恌椕戜偵墶偵側偭偰丄拵帟偺晹暘傪嶍偭偰媗傔偰傕傜偭偨丅
偦偟偰壗擭偐偟偨傜傑偨摨偠傛偆側偲偙傠偑拵帟偵側偭偨偺偱傑偨帟堛幰偵峴偭偰丄嶍偭偰媗傔偰丒丒丒丒
偙偺孞傝曉偟傪壗搙傕傗偭偰偙傜傟偨偺偱偼側偄偱偟傚偆偐丠
帟傪嶍偭偰媗傔偰丄傑偨嶍偭偰丒丒丒帟堛幰偝傫偲偄偊偽偦傫側僀儊乕僕偽偐傝偁傝傑偣傫偐丠
偟偐偟丄妎偊偰偍偄偰壓偝偄丅
堦搙嶍偭偨傝敳偄偨傝偟偨帟偼擇搙偲尦偵偼栠傝傑偣傫丅
偙傫側偙偲傪孞傝曉偟偰偄傟偽偛帺暘偺帟偑巆傞傢偗偼偁傝傑偣傫丅
帟傪幐偭偨曽偑丄乽傕偆堦搙帺暘偺帟偱擏傪怘傋偨偄乿丄椳側偑傜偵偍偭偟傖傜傟偨尵梩傪朰傟傞偙偲偑偱偒傑偣傫丅偨偭偨1杮偺晹暘擖傟帟偱偝偊丄怘帠偺枴偼曄傢傝傑偡丅
敮偺栄堦杮偑岥偵擖偭偰傕堘榓姶傪姶偠傞偺偑恖娫偱偡丅
擔杮偱偼崱丄俉侽嵨偱俀侽杮偺帟傪巆偦偆偲偄偆僗儘乕僈儞傪宖偘偰偄傑偡丅
偟偐偟丄幚嵺偵俉侽嵨偺曽偺帟偺巆懚悢偼側傫偲丄俉杮丄偱偡丅
偨偭偨丄俉杮丄偱偡丅
俉杮偺帟偱堦懱側偵偑旤枴偟偔怘傋傜傟傞偲偄偆偺偱偟傚偆丅
帟堛幰偵偼拵帟偵側偭偰偐傜峴偗偽偄偄丄偦傫側堄幆偑偁偨傝傑偊偵側偭偰偄傞崙偼傕偼傗擔杮偩偗偱偼側偄偺偱偟傚偆偐丠

愭擔傕僆乕僗僩儔儕傾偱挿擭夁偛偝傟偰偄偨偛晇晈偲偍榖偟偰偄傞帪偵丄帟偺帯椕偱壗昐枩傕偐偐偭偨偺偱丄帟偺儊僀儞僥僫儞僗偵偼嵶怱偺拲堄傪暐偭偰偄傞傛丄偲偄偆榖傪暦偒傑偟偨丅
墷暷彅崙偱偼乽拵帟偵側偭偰偐傜帟堛幰偵偄偔乿偺偱偼側偔丄乽拵帟偵愨懳側傜側偄傛偆偵帟堛幰偵峴偔乿偺偱偡丅
偄偐偑偱偟傚偆丅偙偺堄幆偺堘偄偱偡丅
80嵨偱20杮偺帟偑巆偭偰偄傟偽旤枴偟偔怘傋暔傪怘傋傞偙偲偑偱偒丄寬峃偵惗偒傜傟傞
偁側偨偝傑偺庻柦偼偍偄偔偮偖傜偄偩偲巚傢傟傑偡偐丠
乽偦傫側偺傢偐傜側偄傛両乿偲巚傢傟傞偐傕偟傟傑偣傫丅
偟偐偟丄崱丄偁側偨偝傑偺廃傝傪尒夞偟偰傒偰壓偝偄丅
俉侽嵨傪夁偓偰傕偍尦婥偱妝偟偔恖惗傪偍夁偛偟偺曽偼偨偔偝傫偄傜偭偟傖傞偺偱偼側偄偱偟傚偆偐丠
擔杮偼偄傑傗悽奅堦偺挿庻崙偱偡丅
恖惗俉侽擭偼丄傕偆偁偨傝傑偊丄偺帪戙偑傗偭偰偒傑偟偨丅
偟偐偟丄帟偺庻柦偼偳偆偱偟傚偆丠
偙偙偱帟壢堛巘夛偑峴偭偰偄傞挷嵏偺寢壥傪偍榖偟傑偟傚偆丅
擔杮帟壢堛巘夛偱偼俉侽俀侽乮僴僠儅儖僯僀儅儖乯傪僗儘乕僈儞偵偟偰偄傑偡丅
偙傟偼壗偐偲怽偟傑偡偲丄俉侽嵨偱俀侽杮偺帟偑巆偭偰偄傟偽旤枴偟偔怘傋暔傪怘傋傞偙偲偑偱偒丄寬峃偵惗偒傜傟傞丄偲偄偆偙偲偱偡丅
偟偐偟尰幚偵俉侽嵨偺暯嬒巆懚帟悢偼偨偭偨偺俉杮偱偡丅
俉杮偁傟偽傑偩偄偄傎偆丄偐傕偟傟傑偣傫丅
偨偭偨帟俉杮偱偄偭偨偄壗偑怘傋傜傟傞偲偄偆偺偱偟傚偆丠
僷儕僷儕偲傒偢傒偢偟偄栰嵷傪姎傒愗傝偦偺怘姶傪枴傢偆偙偲偑偱偒傞偱偟傚偆偐丠
戝岲偒側偆偳傫傪惃偄傛偔偡偡傝偙傫偱丄偺偳墇偟偲崄傝傪姮擻偡傞偙偲偑偱偒傞偱偟傚偆偐丠
僗僥乕僉傪墱帟偱偐傒掲傔偰丄偁傆傟弌偰偔傞擏廯傪枴傢偆偙偲偑偱偒傞偱偟傚偆偐丠
摎偊偼斲丄偱偡丅
怘梸偼丄惗偒傞傕偺偲偟偰偺杮擻偱偡丅
偦偟偰惗偒偰偄偔拞偱丄乽旤枴偟偔怘傋傜傟傞乿偙偲偼嵟戝偺妝偟傒偱傕偁傝傑偡丅
偳傫側偵慺惏傜偟偄擖傟帟偱傕丄堘榓姶偼偁傝傑偡丅
偟偐偟丄傗偼傝丄擖傟帟丄側偺偱偡丅
恖惗80擭摉偨傝慜偺帪戙偑傗偭偰偒傑偟偨丅
庻柦偼80擭偩偲偟偰傕丄帟偺庻柦偼40嵨戙丒丒.丒偲怽偟忋偘偨傜偁側偨偝傑偼嬃偐傟傞偱偟傚偆偐丠
偟偐偟丄偦傟偼杮摉偱偡丅
嵟嬤偼傛偔僥儗價偱傕徯夘偝傟傞傛偆偵側傝丄偛懚抦偺曽傕偄傜偭偟傖傞偐偲巚偄傑偡丅
偛帺暘偺帟偑懡偔巆偭偰偄傜偭偟傖傞曽傎偳丄偍尦婥偱堄梸揑側偺偱偡丅
幚嵺偵挷嵏傪峴偭偰偄偔偲偛帺暘偺帟傪傎偲傫偳幐偄丄擖傟帟偱惗妶偝傟偰偄傜偭偟傖傞曽偼抯曫偵偐偐傝傗偡偄丄偲偄偆偙偲偑傢偐偭偰偄傑偡丅
乽傛偔姎傫偱怘傋側偝偄乿
巹払偼巕嫙偺偙傠偐傜偦偆傗偭偰嫵傢偭偰偒傑偟偨丅
側偤偩偲巚偄傑偡偐丠
傛偔姎傓偲丄側偤偄偄偺偐丠
岠梡偼埲壓偺傛偆側偙偲偑偁傝傑偡丅
- 傛偔姎傓偙偲偵傛傝岥偺拞偵懥塼偑弌偰丄偦偺懥塼偺拞偵偼恖娫偑寬峃偵惗偒傞偨傔偵寚偐偣側偄峺慺偑偨偔偝傫擖偭偰偄傞
- 傛偔姎傓偙偲偵傛傝擼傊偺寣棳検偑憹偊丄擼偑妶惈壔偝傟傞仺偮傑傝丄傏偗偵偔偄
- 傛偔姎傓偙偲偵傛傝傎偭傌偺嬝擏傪摦偐偟丄敡偑妶惈壔偟丄偍敡偺榁壔偑杊偖偙偲偑偱偒傞
偟偐偟丄偁側偨偝傑偼偙偆巚傢傟傞偐傕偟傟傑偣傫丅
乽擖傟帟偩偭偰姎傔傞偠傖側偄偐両乿
傕偪傠傫姎傔傑偡丅
偟偐偟偙偺堘榓姶両
擖傟帟偺僨儊儕僢僩傪怽偟忋偘傞偲師偺傛偆側偙偲偑偁傝傑偡丅
侾丏姎傓椡偑旕忢偵懝側傢傟傞
晛捠偺擖傟帟偱偼揤慠帟偺20暘偺侾掱搙偺姎傓椡偟偐摼傜傟側偄丅
柤恖偲尵傢傟傞傛偆側帟壢媄岺巑偑嶌偭偨曐尟揔墳奜偺崅妟偺擖傟帟偱傕揤慠帟偺俆暘偺侾傎偳偟偐偁傝傑偣傫丅
俀丏擣抦徢乮偄傢備傞儃働乯偵側傝傗偡偄丅
擣抦徢偵側傞崅楊幰偺俋侽僷乕僙儞僩偑擖傟帟偲偄偆嫲傠偟偄僨乕僞偑偁傝傑偡丅
擣抦徢偺尨場偲偟偰丄擼偑堔弅偡傞傾儖僣僴僀儅乕宆偲擼寣娗忈奞宆偑偁傝傑偡丅
偙偺偆偪擖傟帟偲娭學偡傞偺偼傾儖僣僴僀儅乕宆偱丄擖傟帟偵傛偭偰丄姎傓椡偑嬌抂偵掅壓偡傞偙偲傕尨場偲峫偊傜傟偰偄傑偡丅
俁丏帺棩恄宱幐挷偺尨場偵側傞
擖傟帟偼儗僕儞偲偄偆峝偄僾儔僗僠僢僋傪巊偄傑偡偑丄巊偭偰偄傞偆偪偵杹傝尭偭偰偒傑偡丅
偡傞偲姎傒崌傢偣偑師戞偵掅偔側傝丄傾僑偺埵抲偑僘儗偰偒傑偡丅
傾僑偺埵抲偑僘儗偰偔傞偲庱偺寊捙偵傕僘儗偑惗偠丄寊捙偺側偐偵偁傞懢偄恄宱偲寣娗偑埑敆偝傟傞偙偲偵側傝傑偡丅
偙偺恄宱偼擼偲偮側偑偭偰偍傝丄帺棩恄宱幐挷徢偺尨場偵傕側傝傑偡丅
係丏帟堛幰捠偄偑堦惗懕偔
擖傟帟傪巊偊偽巊偆傎偳丄傾僑偺崪偑媧廂偝傟偰偄偒傑偡丅
憗偄曽偱偼1擭傕偡傞偲傾僑偺崪偑媧廂偝傟丄擖傟帟偑崌傢側偔側偭偰偒傑偡丅
偦偙偱怴偟偄擖傟帟傪嶌傝帯偡偙偲偵側傝傑偡偑丄偙傟偑僄儞僪儗僗偵惗奤偵傢偨偭偰懕偒傑偡丅
俆丏榁恖惈婄杄偵側傞
傾僑偺崪偑偳傫偳傫媧廂偝傟傞偙偲偱丄岥偺廃傝偵僔儚偑婑偭偰偒傑偡丅
偙傟偑偄傢備傞乽榁恖惈婄杄乿偲偄傢傟傞傕偺偱丄怰旤惈偑旕忢偵懝側傢傟丄幚擭楊傛傝傕榁偗偰尒偊偰偟傑偄傑偡丅
俇丏僽儕僢僕偼寬峃側帟傪嶍傞昁梫偑偁傞
僽儕僢僕偼恀傫拞偺僟儈乕偲側傞帟傪巟偊傞偨傔偵丄寬峃側帟傪嶍傜側偔偰偼側傝傑偣傫丅
偝傜偵丄帟偲偄偆傕偺偼悅捈揑側椡偵偼嫮偄偺偱偡偑丄幬傔壓偵堷偭挘傜傟傞椡偵偼庛偔丄僟儈乕偺帟傪巟偊傞帟偵偼幬傔壓偺椡偑偐偐偭偰偒傑偡丅
偙偺忬懺偱挿偔巊梡偡傞偲丄椉僒僀僪偺帟偑娚傒丄嵟屻偵偼敳偗偰偟傑偆丄偲偄偆偙偲偵側偭偰偟傑偄傑偡丅
俈丏擖傟帟偼丄寬峃側帟傪僪儈僲搢偟偺傛偆偵敳偄偰偄偔
擖傟帟偼僋儔僗僾偲偄偆偼傝嬥傪寬峃側帟偵傂偭偐偗傑偡丅偙傟偑丄僋僊敳偒偲摨偠嶌梡傪偟傑偡丅
椡嫮偔欩傔偽欩傓傎偳丄偙偺偼傝嬥偑寬峃側帟偵僋僊敳偒偺傛偆側墶備傟偺椡傪壛偊偰丄弴偵敳偄偰備偔偺偱偡丅
擖傟帟偺杮悢偑懡偔側傟偽側傞傎偳丄僋僊敳偒偺椡偼嫮偔側傝傑偡丅
揮僾僋椡偲偄偄傑偡丅
偙傟傪彮偟偱傕傗傢傜偘傞偨傔偵丄斀懳懁偺帟偵傑偱堷偭偐偗傪墑偽偡偺偱偡丅嵟弶偵側偔側偭偨帟偲偼慡偔娭學側偄斀懳懁偺帟傑偱丄側偔側偭偰偄偔偺偱偡丅
偙偆偟偨擖傟帟傗僽儕僢僕偺僨儊儕僢僩傪夝徚偡傞曽朄偲偟偰丄僀儞僾儔儞僩偑媟岝傪梺傃偰偄傑偡丅
帟傪幐偄偨偔側偄曽丄傑偨偼傕偆偡偱偵帟傪幐偭偰偟傑偭偨曽傕丄寬峃偱廩幚偟偨恖惗傪丄偍岥偺偙偲偱偍擸傒偺側偄枅擔傪夁偛偟偰捀偗傞偙偲傪婅偭偰傗傒傑偣傫丅
帟廃昦偲偼?
帟廃昦偲偼丄帟偺廃傝偺慻怐丄偮傑傝帟傪巟偊傞崪傗帟擏側偳偺昦婥偱偡丅
偱偡偐傜丄傓偟帟側偳偺帟偺昦婥偱偼偁傝傑偣傫丅
帟廃昦偺嫲傠偟偄偲偙傠偼丄捝傒偑側偔壗偺帺妎徢忬傕側偔恑峴偡傞偲偙傠偱偡丅
乽巹偼愄偐傜帟偑忎晇偱偹偊丅慡晹帺暘偺帟偩傛丄傢偭偼偭偼乿偲忢偵巚偭偰偄傜偭偟傖傞曽偱傕丄埨怱偼偱偒側偄傢偗偱偡丅
帟偑忎晇偩偐傜愨懳埨怱偲巚偭偰偄偨傜丄偁傞擔撍慠帟偑僌儔僌儔偟偰偒偰偄偒側傝壗杮傕帟偑敳偗偰偟傑偭偨両偲偄偆曽傕懡偔偄傜偭偟傖偄傑偡丅
孞傝曉偟傑偡偑帟廃昦偼丄傓偟帟側偳偺昦婥偲偼捈愙娭學偺側偄丄帟偺廃埻偵婲偙傞昦婥側偺偱偡丅
帟廃昦偼崱傗擔杮偱偼帟傪幐偆堦斣偺尨場偱偡丅
帟廃昦偼側偤側偭偰偟傑偆偺偐丠
偱偼丄帟廃昦偵偼側偤側傞偺偱偟傚偆偐丠
帟廃昦偼帟廃昦偺尨場偲側傞帟廃昦嬠偵傛傞姶愼徢偱偡丅
偱偡偺偱丄姶愼偵懳偡傞帯椕傪峴傢側偄偲愨懳偵帯傝傑偣傫丅
帟壢堛堾偵峴偭偰乽帟廃昦偱偡乿偲僪僋僞乕偵尵傢傟傑偟偨丅
偱傕丄乽傛偔僽儔僢僔儞僌偟偰偍偄偰壓偝偄乿偲偐丄
乽帟愇傪庢傞偍憒彍傪偟傑偟傚偆乿偲偐丄
偦偆偄偆帯椕偟偐偝傟偨偙偲偑側偄曽偑傎偲傫偳偱偼側偄偱偟傚偆偐丠
孞傝曉偟傑偡丅
帟廃昦偼姶愼徢偱偡丅
嵶嬠偱偡偺偱偳傫偳傫堏偭偰偄偒傑偡丅
帟偺偍憒彍傪偪傚偙偪傚偙偟偨掱搙偱偼丄巆擮側偑傜帯傞偙偲偼偁傝傑偣傫丅
嵟嬤偱偼丄梊杊帟壢偲偄偆偙偲偑傛偔尵傢傟偰偄傑偡丅
帟堛幰偝傫偵俁働寧偵堦夞掱搙捠偄丄掕婜揑偵帟愇傪庢偭偰丄帟偺墱偺僶僀僉儞傪彍嫀偟偰偄偗偽帟廃昦偵偼側傜側偄丄偲偄偆傕偺偱偡丅
偙傟偼尰嵼丄帟廃昦偱側偄恖偵偼旕忢偵桳岠偱偡丅
偟偐偟丄傕偆偡偱偵帟廃昦偵偐偐偭偰偟傑偭偰偄傞曽偵偼丄偼偭偒傝怽偟忋偘偰帟廃昦偺帯椕偲偼摓掙尵偊傞傕偺偱偼側偄偱偟傚偆丅
尰嵼丄擔杮偱偼惉恖偺栺俋妱偺恖偑側傫傜偐偺帟廃昦偵側偭偰偄傞偙偲偑偟傜傟偰偄傑偡丅偡偱偵崙柉昦偲偄偭偰傕夁尵偱偼偁傝傑偣傫丅
傑偨丄帺妎徢忬偑傎偲傫偳偁傝傑偣傫偺偱丄帟廃昦偵側偭偰偄傞偺偵婥偑偮偄偰偄側偄恖偑偨偔偝傫偄傑偡丅
偙傫側忬嫷偱丄崱丄偍岥偺拞偵帟廃昦嬠偑傑偭偨偔側偄恖偼偳傟偩偗偄傑偡偱偟傚偆偐丠
帟廃昦偺尨場偲側傞嬠偼丠
帟廃昦偵偮偄偰傕偆彮偟徻偟偔偍榖偟傑偟傚偆丅
愭傎偳傕怽偟忋偘傑偟偨捠傝帟廃昦偼姶愼徢偱偡丅
偍岥偺拞偵偄傞偽偄嬠偑尨場偱帟偺廃曈偺慻怐傪僟儊偵偟偰偄偔昦婥偱偡丅
恖娫偺岥偺拞偵偼悢昐庬椶偺嵶嬠偑偄傑偡丅
偦偺拞偵偼岥偺拞偺娐嫬傪曐偮偺偵昁梫側嵶嬠傕偨偔偝傫娷傑傟偰偄傑偡丅
偱偡偐傜丄傓傗傒傗偨傜偵偆偑偄栻偱徚撆傪偡傞偙偲偼偙偺昁梫側嬠傕嶦偟偰偟傑偆偙偲偵側傝傑偡偺偱偍偡偡傔偟偰偄傑偣傫丅
挿婜揑偵偼嬠岎戙尰徾偑婲偙傝丄嶦嬠嵻偱巰側側偄偽偄嬠偩傜偗偵側傞嫲傟傕偁傝傑偡丅
偙偺400庬椶偺嵶嬠偺拞偱丄帟廃昦偺尨場偵偼偙偺俇偮偑戙昞揑側傕偺偱偡丅
1.Actinobacillus actinomycetemcomitans 乮A. a.嬠)
彫偝側媴宍偵嬤偄丄旕塣摦惈丄旕夎朎嶻惗惈丄摐暘夝惈丄岲擇巁壔扽慺惈丄捠惈寵婥惈丄僌儔儉堿惈偺丄椉抂偺娵偄瀰嬠丅
尷嬊宆庒擭惈帟廃墛偺昦憙偐傜斾妑揑崅棪偵専弌偝傟丄 寬峃側丄偁傞偄偼寉搙偵偟偐滊姵偟偰偄側偄姵幰偺帟擏墢壓僾儔乕僋偐傜偺専弌棪偼掅偄偲偝傟偰偄傑偡丅
2.Porphyromonas gingivalis 乮P. g.嬠)
崟怓怓慺嶻惗惈僶僋僥儘僀僨僗懏偵擖傝丄偙傟傜偼 曃惈寵婥惈丄僌儔儉堿惈丄旕夎朎嶻惗惈丄 旕塣摦惈瀰嬠偱丄寣塼攟抧偱憹怋偡傞偲丄妼怓偁傞偄偼 崟怓偵拝怓偟偨僐儘僯乕傪嶌傝傑偡丅
恑峴偟偨惉恖惈帟廃墛偺昦憙偐傜丄傑偨丄峀斈宆庒擭惈帟廃墛偺昦憙偐傜傕暘棧偝傟傑偡丅帟擏偺墛徢偺掱搙偲帟擏墢壓僾儔乕僋偵愯傔傞杮嬠偺 斾棪偲偺娫偵憡娭娭學偑偁傞偙偲傕柧偐偵偝傟偰偄傑偡丅懳徠揑偵寬峃恖偁傞偄偼傑偩帟廃墛偵滊姵偟偰偄側偄 帟擏墛姵幰偺帟擏墢壓帋椏偐傜偼 傑偢専弌偝傟傑偣傫丅
3.Prevotella intermedia 乮P. i.嬠)
摨條偵崟怓怓慺嶻惗惈僶僋僥儘僀僨僗懏偵擖傝丄恑峴偟偨帟廃墛姵幰偺億働僢僩偐傜丄偟偽偟偽懡悢偺P.gingivalis 偲堦弿偵暘棧偝傟丄 扨撈偵懚嵼偡傞偙偲偼婬偱偡丅
P.intermedia 偼帟擏墛姵幰偍傛傃寬峃側帟廃慻怐傪帩偮僸僩偺敿悢埲忋偵懚嵼偟偰偄傑偡丅
4.Tannerella forsythensis 乮媽 Bacteroides forsythus丄T. f.嬠)
僌儔儉堿惈丄旕塣摦惈丄弶婜偵偼媴嬠條傪掓偡傞 寵婥惈瀰嬠偱偁傞偑丄帪娫偑宱偮偲丄捠椺丄愭偺偲偑偭偨椉抂偲朿傟偨拞怱晹傪帵偡傛偆偵側傞丅
杮嬠偼帟擏墛傗寬峃晹埵丄傑偨偼幘姵偺寉夣偟偨晹埵偵 斾傋丄帟廃慻怐攋夡偺寖偟偄晹埵偱崅棪偵専弌偝傟傞丅傑偨丄昞嵼惈傗旕妶摦惈偺昦憙傛傝傕丄怺嵼惈偱妶摦惈偺帟廃昦昦憙偱偦傟偑尠挊偱偁傞丅擄帯惈帟廃墛偺巜昗偲偟偰廳梫側嬠庬偱偡丅
5.Treponema denticola 乮T. d.嬠)
僗僺儘僿乕僞偼丄挿偔偰嵶偄僌儔儉堿惈寵婥惈嬠偱丄帟廃昦梾姵晹埵偺帟擏墢 壓僾儔乕僋帋椏偐傜偟偽偟偽暘棧偝傟傑偡丅恖偺挵娗傗斿擜丒惗怋婍昞柺偐傜傕尒偮偐傝丄偄偔偮偐偺庬偼攡撆偺傛偆側廳撃側姶愼徢偺尨場嬠偱偡丅
帟廃昦偺昦棟敪惗偵偍偗傞岥峯僗僺儘僿乕僞偺栶妱偵偮偄偰偼傑偩傛偔夝偭偰偄傑偣傫偑丄嵟傕昿斏偵暘棧偝傟傞 T.denticola 偵偮偄偰偼惙傫偵尋媶偝傟偰偍傝丄帟廃昦偺妶摦搙傗廳徢搙偲娭楢偟偰偄傞丄偁傞偄偼偙偺嬠偑柶塽梷惂嶌梡偵娭傢偭偰偄傞偲偄偆曬崘側偳偑偁傝傑偡丅傑偨丄帯椕偝傟偨姵幰偱僗僺儘僿乕僞偺妱崌偑崅偄偲丄偦傟偑掅偄応崌傛傝傕嵞敪偟傗偡偄偲偺曬崘傕偁傝傑偡丅
6.Fusobacterium nucleatum 乮F.n.嬠乯
Fusobacterium nucleatum乮F.n.乯偼丄慄忬偺挿偄僌儔儉堿惈寵婥惈嬠偱丄僨儞僞儖僾儔乕僋側偳偱偼戝偒側懱愊斾棪偱懚嵼偟偰偄傑偡丅僸僩偺岥峯撪偵忢嵼 偟丄嬠偺椉抂偑愲偭偰拞怱晹偑傗傗懢偄偙偲偐傜朼悗嬠偲傕尵傢傟傑偡丅
F.n. 偼丄帟廃昦尨惈嬠偺侾偮偱丄僨儞僞儖僾儔乕僋宍惉偵拞怱揑栶妱傪扴偭偰 偄 偰丄懠偺嵶嬠偲嫟嬅廤偡傞偙偲偵傛傝僶僀僆僼傿儖儉傪宍惉偟傑偡丅
P. g.嬠丄T. f.嬠丄T. d.嬠偺3庬椶偺慻傒崌傢偣偼丄RED丂complex 偲屇偽傟丄廳梫帇偝傟偰偄傑偡丅
帟廃昦偺庬椶偼丠
帟廃昦偵傕戝偒偔俀偮偵暘偐傟傑偡丅
- 帟擏墛丂帟擏偑庮傟偰偄傞偩偗偺忬懺
- 帟廃墛丂帟宻偩偗偱側偔丄崪傗偦偺廃埻慻怐乮僙儊儞僩幙側偳乯傑偱攋夡偝傟偨帟廃墛偺擇偮偵戝暿偟傑偡丅
帟擏墛偼尨場偱偁傞帟廃昦嬠傪帟僽儔僔側偳偱彍嫀偡傟偽傛偔側傝傑偡偑丄帟廃墛偼愱栧揑側帯椕傪偟側偄応崌丄嵟廔揑偵偼敳偗棊偪偰擖傟帟偵側傞偙偲傕偁傝傑偡丅
傑偢丄帟擏墛偱偡偑丄偍傕偵埲壓偺傛偆側恌抐偑偁傝傑偡丅
- 扨弮惈帟擏墛乮帟岰亖嵶嬠偺偐偨傑傝乯
- 擠怭惈帟擏墛
- 巚弔婜偺儂儖儌儞偵傛傞帟擏墛
- 栻嵻乮崅寣埑偺栻側偳乯偵傛傞帟擏墛
- 岥屇媧側偳丄旲偑埆偄恖側偳偵傒傜傟傞帟廃墛
帟廃昦偵傕偄偔偮偐偺恌抐偑偁傝傑偡丅
- 枬惈乮惉恖惈乯帟廃墛丏丏丏丏帟僽儔僔偺忬懺偑壗擭丄偁傞偄偼壗廫擭偲懕偄偨偲偒丅
- 媫懍恑峴惈帟廃墛丏丏丏丏俀侽戙屻敿偐傜媫寖偵崪慻怐偺攋夡偑偍偙傞丅
- 庒擭惈帟廃墛丏丏丏丏俇嵥偛傠偐傜崪偺媧廂偲憆幐偑巒傑傞丅
帟廃昦偺徢忬

傎偲傫偳偺曽偑帺妎徢忬偑偁傝傑偣傫丅
傓偟帟偱帟堛幰偵峴偭偨傜乽帟廃昦偑恑峴偟偰偄傞乿偲尵傢傟偰傃偭偔傝偟偨丄偲偄偆曽偑傎偲傫偳偱偡丅
帟廃昦丄摿偵帟廃墛偺栤戣偼丄帟傪巟偊傞崪偑偳傫偳傫梟偗偰側偔側偭偰偟傑偆昦婥偱偡丅
偟偐偟姵幰偝傫偑崲偭偰帟壢堛堾偵嬱偗崬傒偨偔側傞徢忬丄偮傑傝乽捝偄両乿丄乽偼傟偨両乿丄乽姎傔側偄両乿偲偄偭偨徢忬偼偐側傝恑峴偟偨忬懺偱側偄偲偁傜傢傟傑偣傫丅
偱偡偺偱帟壢堛堾偵偄傜偟偨嵺偵偼丄乽傕偆偡偱偵庤抶傟乿偺忬懺偺曽偑懡偄偺偑尰忬偱偡丅
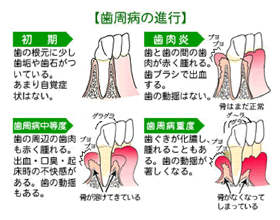
埲壓偺拞偱傂偲偮偱傕摉偨偭偰偄偨傜帟廃昦偑媈傢傟傑偡丅
- 帟傒偑偒偺偲偒丄帟偖偒偐傜寣偑弌傞
- 帟偖偒偺僼僠偑愒偄
- 帟愇偑偮偄偰偄傞
- 帟偖偒偑庮傟傏偭偨偄
- 椻偨偄暔傗擬偄暔偑帟偵偟傒傞
- 帟偲帟偺娫偵怘傋暔偑傛偔偼偝傑傞
- 挬丄岥偑僱僶僱僶偡傞
- 帟傒偑偒偺偲偒丄帟偖偒偑捝傓
- 帟偑偺傃偰偒偨
- 帟偑棧傟偰偒偨
- 帟暲傃偑曄傢偭偰偒偨
- 帟偖偒傪墴偡偲敀偄僂儈偑弌傞
- 巜偱摦偐偡偲丄帟偑梙傟傞
- 僇僞僀暔偑姎傒偵偔偔側偭偨
- 摐擜昦傪姵偭偰偄傞
帟廃昦偵偼帺妎徢忬偺側偄曽偑傎偲傫偳偱偡丅
忋婰偺徢忬偵巚偄偮偔曽偼偍憗傔偵帟廃昦愱栧偺堛巘傪偍朘偹壓偝偄丅
帟廃昦偲摐擜昦偺怺偄娭學傪偛懚抦偱偡偐丠
儊僞儃儕僢僋僔儞僪儘乕儉丂帟廃昦 |
乽旍枮乿偲娭學丄摦柆峝壔傪懀恑

乮幨恀嵍乯惣懞 塸婭 嫵庼 帟偺昦婥偲巚傢傟偨乽帟廃昦乿偑丄儊僞儃儕僢僋僔儞僪儘乕儉(撪憻帀朾徢岓孮)偺尦嫢偱偁傞乽旍枮乿偲傕枾愙偵娭學偟偰偄傞偙偲偑傢偐偭偨丅堦曽丄廳搙偺帟廃昦偱偼丄摦柆峝壔傪懀恑偡傞偙偲傕柧傜偐偵側偭偰偒偨丅廬棃丄摐擜昦偲偺娭楢偑巜揈偝傟偰偄偨偑丄嵟嬤偺尋媶偱偼丄偙偆偟偨偝傑偞傑側僨乕僞偐傜丄傓偟傠儊僞儃儕僢僋僔儞僪儘乕儉偺乽崌暪徢乿偲偟偰偲傜偊傞偙偲偑廳梫偱偼側偄偐丄偲偄偆尒夝偑峀偑傝偮偮偁傞丅
峀搰戝妛戝妛堾堛帟栻妛憤崌尋媶壢偺惣懞塸婭嫵庼偲偺弌夛偄偐傜巒傑傞丅
嵟嬤偼僥儗價僐儅乕僔儍儖側偳偱傕傛偔徯夘偟偰偄傞偺偱乽帟廃昦乿偲偄偆昦婥偺懚嵼偑抦傜傟傞傛偆偵側傝傑偟偨丅傑偨丄慡悽奅偱嵟傕姵幰偑懡偄昦婥偼帟廃墛側偳偺帟廃昦偱偁傞丄抧媴忋傪尒搉偟偰傒偰傕偙偺昦婥偵朻偝傟偰偄側偄恖娫偼悢偊傞傎偳偟偐偄側偄丄偲傕尵傢傟偰偄傑偡丅
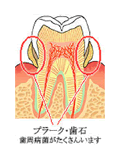
偝偰丄帟廃昦偼丄帟偺廃埻偺帟偖偒側偳偺慻怐偵嵶嬠偑姶愼偟偰婲偙傞枬惈揑側姶愼徢偱偡丅
徻偟偔怽偟忋偘傑偡偲丄帟偼捠忢丄帟宻偲僺僞僢偲偔偭偮偄偰偄傑偡偑丄偦偺娫偵丄巁慺偺寵偄側乽曃惈寵婥惈嬠乿偑憙傪偮偔偭偰峚(帟廃億働僢僩)傪峀偘丄帟偺崻偺廃傝偐傜墛徢傪婲偙偟偰丄偟傑偄偵偼帟偑敳偗棊偪偰偟傑偆昦婥偱偡丅
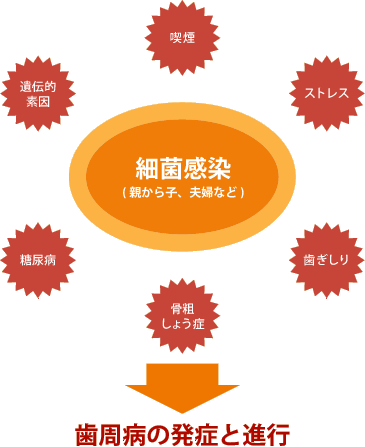
姶愼徢偱偼偁傝傑偡偑丄嵟嬤偱偼乽惗妶廗姷昦乿偲懆偊傜傟偰偄傑偡丅
偦偺棟桼偺1偮偑丄偳傫側偵岥偺拞傪墭偔偟偰偄偰傕帟廃昦偵側傜側偄懱幙偺恖偑偄傞堦曽丄媡偵恊巕偱廳徢偺帟廃昦偵側傞働乕僗傕偁傝傑偡丅傕偆1偮偼丄旍枮丄摐擜昦丄偦傟偵偨偽偙丄僗僩儗僗側偳傪壛偊偨丄偄傢備傞惗妶廗姷昦偑枾愙偵娭學偟偰偔傞偲丄帟廃昦偵側傝傗偡偔丄廳徢壔偟傗偡偄偙偲偑傢偐偭偰偒偨偺偱偡丅
暋悢偺堚揱揑梫場偲娐嫬梫場偑崌傢偝偭偰敪徢偡傞昦婥偑惗妶廗姷昦偲掕媊偝傟傑偡丅
摐擜昦偺恖偑偳傟偩偗帟廃昦偵偐偐傝傗偡偄偐偲偄偆偲丄40嵨夁偓偰側傝傗偡偔丄偪傚偆偳儊僞儃儕僢僋僔儞僪儘乕儉偵側傞擭楊偲偐傇偝偭偰偄傑偡丅
旍枮偺恖偼帟廃昦偵側傝傗偡偄
旍枮偵娭偟偰偼丄嬨廈戝妛偺尋媶幰傜偺桳柤側挷嵏寢壥偑偁傝傑偡丅
傗偣偰偄傞僌儖乕僾傪1偲偡傞偲丄懢偭偰偄傞恖偼3丒4攞丄偝傜偵廳搙旍枮偺恖偼8丒6攞帟廃昦偵偐偐傝傗偡偄偙偲偑傢偐偭偰偄傑偡丅
摐擜昦偼丄6斣栚偺崌暪徢
偁傜備傞挷嵏偵傛傞偲丄摐擜昦偺曽偑丄摐擜昦偱側偄曽傛傝2.6攞丄帟廃昦偵側傝傗偡偄偙偲偑傢偐偭偰偒偰偄傑偡丅
偮傑傝旍枮偱摐擜昦偩偲丄偙傟傜偺悢抣傪妡偗崌傢偣偨偖傜偄偺昿搙偱帟廃昦偵側傝傗偡偄偟丄儊僞儃儕僢僋僔儞僪儘乕儉偺恖偼丄側偍偺偙偲婥傪偮偗側偗傟偽側傜側偄傢偗偱偡丅
帟廃昦偲偄偆偺偼丄摐擜昦偺6斣栚偺崌暪徢偲偄傢傟偰偄偨偺偱偡偑丄偙傟偐傜偼丄儊僞儃儕僢僋僔儞僪儘乕儉偺崌暪徢偲偟偰峫偊偨曽偑偄偄偺偱偼側偄偐偲傕偄傢傟偰偄傑偡丅
帟廃昦偼丄寵婥惈嬠偵傛傞姶愼徢偱偼偁傝傑偡偑丄堚揱傗惗妶廗姷偑堷偒嬥偲側偭偰敪徢偡傞惗妶廗姷昦偲偟偰偺梫慺傕寭偹旛偊偰偄傞偲偄偆擣幆偑偲偰傕戝帠側偺偱偡丅
帟廃昦偺寵婥惈嬠偼丄嫮椡側撆慺傪嶌傞
帟廃昦偺寵婥惈嬠偼丄巁慺偑寵偄側嬠偵摿桳偺嫮椡側撆偱偡丅

乽撪撆慺乿偲屇偽傟偰偄傑偡丅
椺偊偽丄崅擹搙偺撪撆慺傪擹弅偟偰僱僘儈偵拲幩偡傞偲丄僔儑僢僋巰傪婲偙偟傑偡丅恖偱傕掞峈椡偺庛偄崅楊幰偩偲丄攕寣徢僔儑僢僋傪婲偙偟偐偹側偄偺偱偡丅
拞摍搙偺帟廃昦偵側傞偲丄墛徢偺婲偒偰偄傞帟宻偺擲枌偼彎偮偒丄梕堈偵弌寣偟丄捵釃(偐偄傛偆)忬懺偵側傞丅椺偊偰偄偊偽丄陘嬠(偽偄偒傫)偺媗傑偭偨僶働僣偺拞偵丄忢偵庤傪撍偭崬傫偱偄傞傛偆側忬懺偱丄撪撆慺偑懱撪偵擖偭偰偔傞傢偗偱偡丅
撪撆慺偑摐擜昦傗旍枮偵娭楢偟偰偔傞儊僇僯僘儉偲偼
懱撪偵怤擖偟偨撪撆慺偼丄撆傪傗偭偮偗傞敀寣媴偵怘傢傟偰偟傑偆偺偱偡偑丄偦偺嵺丄敀寣媴偼乽(庮釃夡巰(偟傘傛偆偊偟)場巕偺)TNF亅兛乿偲偄偆惗棟妶惈暔幙傪曻弌偟傑偡丅
TNF亅兛偼丄寣摐傪壓偘傞儂儖儌儞偺僀儞僗儕儞偺摥偒傪埆偔偡傞偺偱丄寣摐偑忋偑偭偰偒偰摐擜昦偵側傝傗偡偔側傝傑偡丅
堦曽丄旍枮偺恖偼丄撪憻帀朾偑偨傑偭偰偄傞偺偱丄帀朾慻怐偐傜丄敀寣媴偲摨偠丄墛徢惈偺埆幙側僒僀僩僇僀儞偱偁傞TNF亅兛傪曻弌偟偰偒傑偡丅
偮傑傝丄帟廃昦偱傕旍枮偱偁偭偰傕丄擖傝岥偼堘偆偑丄弌岥偐傜偼丄摨偠傕偺偑曻弌偝傟偰偒傑偡丅
帟廃昦傕旍枮傕枬惈墛徢偵偐偐傢傞昦懺側偺偱丄偙偆偟偨埆嬍暔幙偑巐榋帪拞丄弌懕偗傞傢偗偱偡丅
寢壥揑偵僀儞僗儕儞偺摥偒偑幾杺偝傟偰寣摐偑忋偑傝丄摐擜昦偺壏彴偲傕側傞傢偗偱偡丅
帟廃昦帯椕偱摐擜昦夵慞
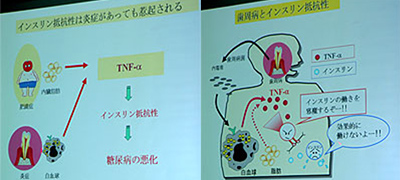
帟廃昦帯椕偡傞偲丄帟廃億働僢僩撪偺嵶嬠悢偑偨偪傑偪尭偭偰偒傑偡丅
偡傞偲丄懱撪偺墛徢惈僒僀僩僇僀儞乽TNF亅兛乿偺寣拞擹搙偑尭彮偟丄僀儞僗儕儞偺岠偒傪帵偡巜悢(HOMA亅R)偑夵慞偡傞傢偗偱偡丅
帟廃昦傪崌暪偟偨摐擜昦偺彈惈姵幰(48)偺応崌偼丄峈惗暔幙側偳偱帯椕傪峴偄2擭娫偵傢偨傝曄壔傪尒偨偲偙傠丄7亾傪挻偊偰偄偨寣摐抣巜悢偺乽僌儕僐僿儌僌儘價儞HbA1c乿偑6亾偵壓偑傝丄TNF亅兛偺抣傕尭偭偰偄偨偲偄傢傟偰偄傑偡丅
偙偺彈惈偼丄傑偩摐擜昦偺堟傪姰慡偵扙偟偨傢偗偱偼側偄偑丄僌儕僐僿儌僌儘價儞HbA1c偑1亾尭傞偙偲偼丄憡摉堄媊偁傞偙偲偱丄庤懌偺愗抐偑40亾丄幐柧(栐枌徢)偺尨場偲側傞彫寣娗偺忈奞偑30亾夵慞偝傟傞偲偄偆奀奜偺僨乕僞傕偁傞偺偱偡丅
屄恖嵎偑偁偭偰僌儕僐僿儌僌儘價儞HbA1c偑1亾尭傞偙偲偼彮側偄偱偡偑丄侽丏俇亾掱搙尭傞偙偲偼傛偔曬崘偝傟偰偄傑偡丅
乮仸HbA1c丗摐擜昦偺僐儞僩儘乕儖乯
帟廃昦偑摦柆峝壔傪懀恑
僐儗僗僥儘乕儖偑崅偄偆偊偵丄寣摐偑忋偑傞偙偲偵傛偭偰摦柆峝壔偵側傝丄怱嬝峓嵡(偙偆偦偔)側偳偵側傝傗偡偄偙偲偼傛偔抦傜傟偰偄傑偡丅
偲偙傠偑丄摐擜昦姵幰偱帟廃昦傪帩偭偰偄傞僌儖乕僾偲帩偭偰偄側偄僌儖乕僾偵暘偗丄栩(偗偄)摦柆偺嫹嶓(偒傚偆偝偔)搙傪挷傋偨偲偙傠丄帟廃昦孮偼旕帟廃昦孮偺2攞埲忋傕嫹嶓偟偰偄傞偙偲偑傢偐偭偰偒偰偄傞偦偆偱偡丅
寣塼拞傪棳傟傞摐暘傗僐儗僗僥儘乕儖偺検偑摨偠偲偟偰傕丄帟廃昦偑壛傢傞偩偗偱丄偙傟偩偗嫹嶓偑崅恑偟偰偄傞偺偱偡丅
嫲傜偔摦柆峝壔傕丄慜弎偺敀寣媴偑偳傫偳傫寣娗偺暻偵愽偭偰埆嬍偺LDL僐儗僗僥儘乕儖傪偔傢偊崬傒丄朅枟(傎偆傑偮)嵶朎壔偟偰傾僥儘乕儉(姛(偐備)忬)丄偄傢備傞摦柆峝壔偺忬懺偵側傞丅帟廃昦偱嶻惗偝傟傞撪撆慺偑丄偙偆偟偨斀墳傪傕偺偡偛偔壛懍偟偰偄傞偺偱偼側偄偐偲偄傢傟偰偄傞偺偱偡丅
傑偨丄帟廃昦偑傂偳偗傟偽傂偳偄傎偳丄怱嬝峓嵡傗恡徢偱巰朣偡傞婋尟惈偑崅偄偲偄偆僨乕僞傕偁傝傑偡丅
帟廃昦偼丄"捑栙偺昦婥"偲傕偄傢傟偰偄偰丄枛婜偵側傞傑偱側偐側偐傢偐傜側偄傕偺偱偡丅
帟偑偖傜偖傜偟偩偡偲丄偐側傝偺枛婜偱偡丅
寵婥惈嬠偼嫮楏側廘偄傪敪偟傑偡偐傜丄壠懓偐傜岥廘傪巜揈偝傟傞傛偆側恖偼丄偡偖庴恌偟偰偔偩偝偄丅
帟廃昦帯椕偼慡恎傊偺塭嬁傕峫偊偰
傢傟傢傟帟壢堛巘偑擔乆偺恌嶡偱姶偠偰偄傞偙偲偑偁傝傑偡丅
偦傟偼丄擭傪榁偄偰傕尦婥偱妶敪側恖偼丄僀僉僀僉偲曢傜偟偰偄傞恖偼丄偦偺懡偔偑帟傕帟偖偒傕忎晇偱偁傞偲偄偆偙偲丄側偺偱偡丅
乽帟傪幐偭偰偼偠傔偰婥偑偮偔偦偺戝愗偝乿傪捝姶偟傑偡丅
傑偡傑偡崅楊壔幮夛傪傓偐偊丄帺暘偺帟偱姎傔傞偐偳偆偐偱恖惗偺斢擭偵偍偗傞惗妶偺幙偑戝偒偔堘偭偰傑偄傝傑偡丅
摐擜昦偼堦惗偺偍晅偒崌偄偱偡丅
偦偺側偐偱帟廃昦偱嬯偟傓偙偲偑側偗傟偽丄傛傝惗妶偺幙偺岦忋偑婜懸偱偒傞偱偁傠偆偟丄帟廃昦傪帯椕偡傞偙偲偵傛偭偰摐擜昦偺夵慞傕恾傞偙偲偑偱偒傞偲巚偄傑偡丅
傑偨堦曽偱丄帟廃昦偼摐擜昦埲奜偺庬乆偺慡恎幘姵乮怱憻昦丄攛墛丄憗嶻丄掅懱廳帣弌嶻丄岲拞媴尭彮徢丄HIV姶愼徢側偳乯偲傕怺偔娭楢偟偰偍傝丄姵幰條偵偼憤崌揑側堛椕偑昁梫偲側偭偰傑偄傝傑偡丅
慡恎偺寬峃傪慡偰峫偊偨忋偱帟廃昦偲偄偆昦婥傪峫偊偰梸偟偄偲婅偄傑偡丅
帟廃昦偵偮偄偰惓偟偄抦幆傪帩偪丄帟廃昦嬠偑攠夘偲側偭偰婲偙傞懱傊偺偝傑偞傑側塭嬁傪峫偊帯椕傪恑傔偰偄偔偙偲偼旕忢偵戝愗側偙偲側偺偱偡丅
- 嶲峫丗嶻宱怴暦幮婰帠
- 崄愳導帟壢堛妛戝夛丒巐崙僨儞僞儖僔儑乕乮崄帟搶娰乯
- 庡丂嵜 丗 崄愳導帟壢堛巘夛丒崄愳導帟壢堛巘嫤摨慻崌
- 擔丂帪 丗 暯惉俀侽擭俀寧俁擔乮擔乯
- 夛丂応 丗 幮抍朄恖崄愳導帟壢堛巘夛惣娰
- 島丂巘 丗 惣懞塸婭乮峀搰戝妛戝妛堾堛帟栻妛憤崌尋媶壢乯
- 撪丂梕 丗 摐擜昦姵幰偵懳偡傞怴偨側帟壢帯椕愴棯 傛傝